Las vacunas de la alergia se llaman también vacunas hiposensibilizantes o desensibilizante. Son parte del tratamiento etiológico, el tratamiento de la causa, de las enfermedades alérgicas. Se utilizan en algunas personas que tienen alergia frente a sustancias ambientales que se respiran, y también frente a venenos de abejas o de avispas.
Consisten en administrar al paciente que tiene una alergia pequeñas cantidades del alérgeno, de la sustancia precisa a la que tiene alergia. Estas cantidades se van aumentando lentamente, hasta llegar a una dosis máxima que se mantiene durante todo el tiempo que dura el tratamiento.
Las vacunas modifican los mecanismos de defensa del paciente. Las reacciones alérgicas se deben a mecanismos de defensa del organismo frente a sustancias externas que penetran en el cuerpo. En los alérgicos estos mecanismos de defensa se hacen perjudiciales, y provocan síntomas en el paciente.
Las personas sin alergia tienen mecanismos de defensa que no causan daños propios. Las vacunas de la alergia modifican los mecanismos de defensa del paciente para que se hagan inofensivos para el propio cuerpo, igual que los de las personas que nunca han tenido alergia.
Sí que se pueden vacunar, pero la eficacia es menor. Las personas con una sola alergia son las que mejor responden a las vacunas. Si el número de alergias es limitado, se pueden utilizar vacunas frente a más de una sustancia, pero si el número de alergias es elevado, la eficacia de las vacunas disminuye. Cuando se tienen muchas alergias, algunas pueden tener mucha importancia en los síntomas, y otras pueden tener un papel mucho menor; el especialista valora si el beneficio esperado hace recomendables las vacunas.
Las vacunas tienen mejor efecto cuanto más precozmente se usen. Esto no quiere decir ni que haya que usarlas desde el primer momento que se diagnostica una alergia ni tampoco que haya que esperar mucho tiempo.
Según los datos de los pacientes, en algunos está claro que se deben usar desde el momento que se identifica la alergia. En otros pacientes los datos son más indefinidos y se puede esperar para valorar la evolución, y ver si se necesitan las vacunas más adelante o si no será necesario usarlas.
Pero si las vacunas se inician demasiado tarde, cuando los síntomas están muy avanzados, puede ser que los efectos no sean suficientes para detener el curso de la enfermedad.
Se pueden usar a cualquier edad, pero se usan poco en menores de 5 años. Niños por debajo de esta edad pueden recibir vacunas si los síntomas lo justifican, aunque en general se tiende a esperar para ver la evolución de la enfermedad con otros tratamientos.
Las vacunas van haciendo efecto lentamente. En general sus primeros efectos han de notarse después de llevar 6 a 12 meses de tratamiento. Los efectos han de ir en aumento después, y alcanzar el máximo tras los 2-3 primeros años.
Se nota que con el paso de los meses se tienen síntomas menos frecuentes, menos intensos y menos duraderos. También se nota que se necesita menos medicación de rescate, y que para el mismo nivel de síntomas se necesita menos medicación preventiva. Por último se nota que se tolera más cantidad del alergeno causante sin que aparezcan síntomas. En los casos de mayor eficacia, la tolerancia al alergeno es total, la medicación preventiva se retira por completo, no se nota ningún síntoma y no se necesita nada de medicación de rescate.
También pueden observarse mejoría en los datos de análisis y pruebas de función pulmonar, aunque estos hallazgos no son constantes. Puede haber personas sin cambios en pruebas y análisis aunque los síntomas, que es lo más importante, hayan desaparecido.
Una vez completado el tratamiento los efectos de las vacunas duran años, idealmente toda la vida. Algunos pacientes, no obstante, pueden volver a tener síntomas al cabo de varios años; se debe averiguar si los síntomas se deben a la alergia inicial o a algún alergeno diferente del que se usó en la vacuna. No hay inconveniente en volverse a vacunar si se considera necesario, tanto frente al alergeno inicial como frente a otro diferente.
Las vacunas son compatibles con prácticamente cualquier tratamiento. De hecho, como son lentas en actuar, al principio el paciente debe tomar un tratamiento preventivo continuo, y un tratamiento de rescate cuando lo necesite. También son compatibles con los tratamientos para las enfermedades más frecuentes, como antibióticos, antitérmicos, antiinflamatorios, vacunas antiinfecciosas, etc.
La composición es individual para cada paciente. La determina el especialista teniendo en cuenta todos los datos de historial y de análisis y pruebas.
Las vacunas anti-infecciosas, para el sarampión, la hepatitis, el tétanos, etc., son iguales para todas las personas, pero las vacunas de la alergia están individualizadas, y sólo las debe usar el paciente concreto, no las deben usar otras personas.
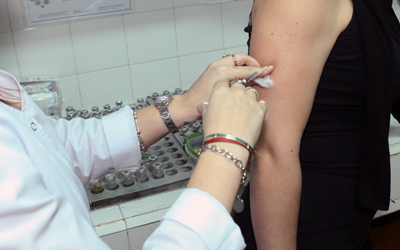
Se usan de dos maneras, inyectadas y por vía sublingual. Las inyectadas en el brazo, por vía subcutánea, que se vienen usando desde el año 1911. Las sublinguales, con gotas que se ponen debajo de la lengua para que se absorban allí, son más recientes y se usan desde los años ochenta.
Tanto unas como otras se administran comenzando por una dosis pequeña, que luego se va aumentando, hasta llegar a la dosis máxima. Esa dosis máxima se mantiene durante varios años.
Conviene dejar algo de separación entre vacunas. Si se pone primero una vacuna antiinfecciosa del calendario vacunal normal, o la vacuna de la gripe, debe esperarse una semana antes de ponerse la vacuna de la alergia.
Si se pone primero la vacuna de la alergia, debe esperar 48 horas antes de ponerse una vacuna antiinfecciosa.
Si se pone dos vacunas de la alergia, debe dejar 48 horas de separación entre ellas.

Consultas generales
info@iais.com.ar
Solicitud de turnos
turnos@iais.com.ar
Consultas administrativas
administracion@iais.com.ar
APIs para Desarrolladores
Ver la Documentación